Von Scheidenpilz bis Trichomoniasis: Vaginale Infektionen

Brennen, Jucken und verdächtiger Ausfluss – viele Frauen verbinden diese Symptome sofort mit Scheidenpilz. Doch es muss nicht immer ein Pilz hinter den Beschwerden stecken. Unangenehme Infektionen der Scheide können durch verschiedene Erreger verursacht werden.
Die Scheidenflora, ein Schutz gegen Krankheitserreger
Krankheitserreger lauern überall – doch der menschliche Körper verfügt über eine ganze Reihe von wirksamen Schutzbarrieren gegen sie. Eine davon ist die Scheidenflora. Der Begriff bezeichnet die unzähligen Mikroorganismen, welche die Scheide (Vagina) der Frau dicht besiedeln (Abbildung 1); bei Frauen im gebärfähigen Alter sind es hauptsächlich Milchsäurebakterien. Sie produzieren Milchsäure, welche der Scheide ein leicht saures Milieu verleiht und schädlichen Keimen die Ansiedelung erschwert. Zusätzlich produzieren die nützlichen Bakterien weitere Substanzen, die gegen Krankheitserreger wirksam sind, wie etwa Wasserstoffperoxid.
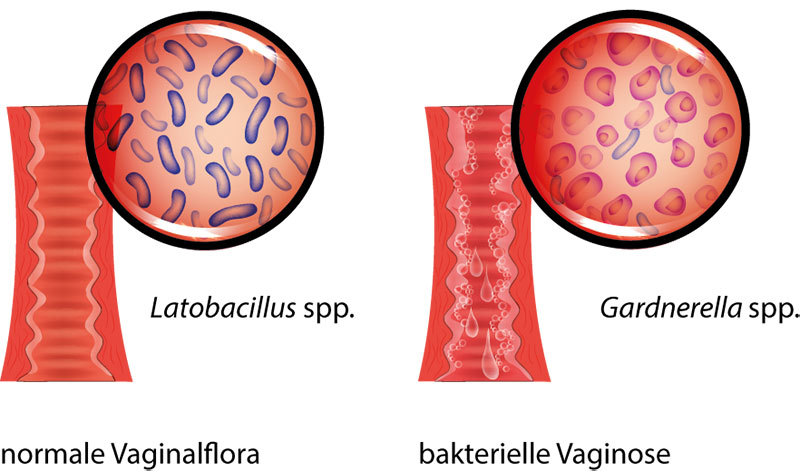
Abbildung 1: Aufbau einer gesunden Vaginalflora
Scheideninfektionen: Es muss nicht immer Scheidenpilz sein
Doch dieses schützende Milieu kann aus dem Gleichgewicht geraten, wenn sich andere Arten von Mikroorganismen in der Scheide übermäßig vermehren und die Zahl der Milchsäurebakterien entsprechend zurückgeht (Abbildung 2). Das kann zu unangenehmen Beschwerden und zu einer Vaginitis (Entzündung der Scheidenschleimhaut) führen. Verschiedenste Mikroorganismen können eine solche Infektion verursachen:
- Am häufigsten sind es bestimmte Bakterien, beispielsweise Gardnerella vaginalis, Atopobium vaginae oder Mobiluncus. Man spricht dann von einer bakteriellen Vaginose.
- Die Ursache der Beschwerden kann aber auch eine Pilzinfektion sein, meist mit dem Hefepilz Candida albicans. Dann spricht man von einer Candida-Vaginitis, einer Vaginalmykose oder – im Wortsinn – von Scheidenpilz. Candida albicans ist in geringer Zahl Teil der normalen Scheidenflora; erst bei einer übermäßigen Vermehrung kann er problematisch werden.
- Neben Bakterien oder Pilzen kann auch Trichomonas vaginalis, ein einzelliges Geißeltierchen, eine Vaginitis auslösen (Trichomonaden-Vaginitis oder Trichomoniasis). Infektionen mit Trichomonaden sind zwar seltener als die bakterielle Vaginose oder Scheidenpilz, zählen allerdings zu den häufigsten sexuell übertragbaren Infektionen.
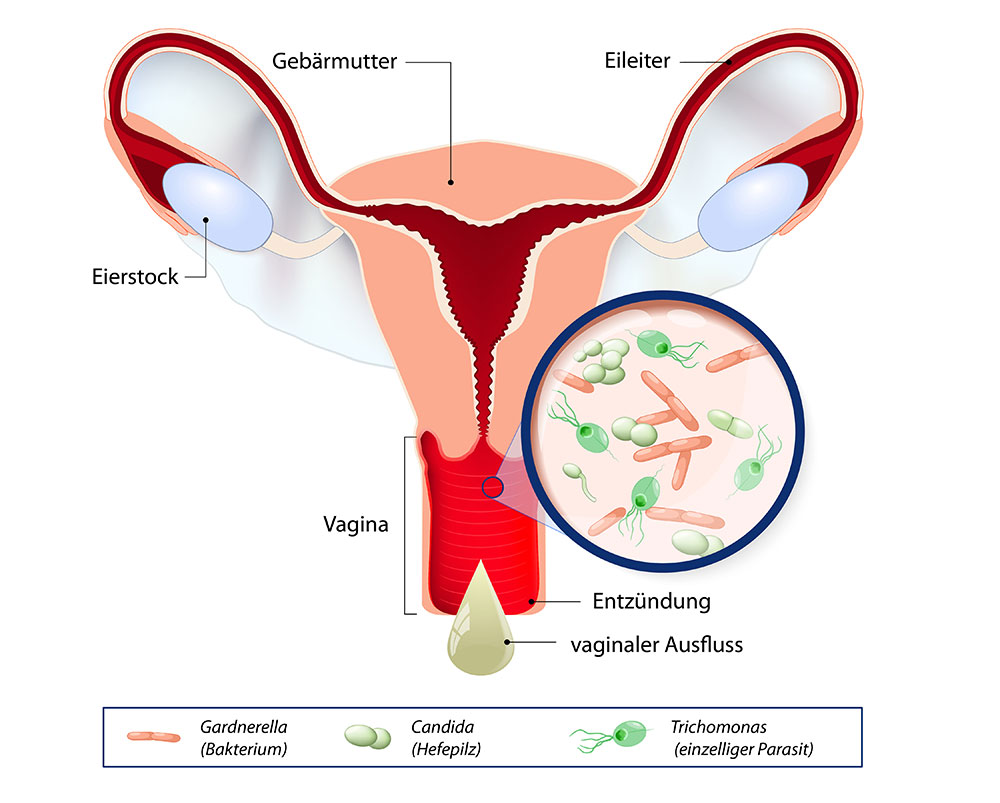
Abbildung 2: Scheideninfektionen und ihre unterschiedlichen Erreger
Eine gestörte Scheidenflora kann ihrer Schutzfunktion nicht mehr nachkommen und öffnet einer unangenehmen Infektion Tür und Tor. In welchem Zustand sich die Scheidenflora befindet und ob eine Besiedelung mit Erregern eines Scheidenpilzes oder einer bakteriellen Vaginose vorliegt, lässt sich im Labor mittels molekularbiologischer Methoden detailliert feststellen – anhand eines einfachen Abstrichs, zum Beispiel im Rahmen des medivere Tests Vaginales Mikrobiom.
An welchen Symptomen erkennt man Scheideninfektionen?
Viele Frauen bemerken eine Scheideninfektion gar nicht: Symptomlose Verläufe sind keine Seltenheit. Wenn sich Scheidenpilz oder andere Scheideninfektionen aber bemerkbar machen, dann in der Regel durch folgende Symptome:
- Juckreiz und/oder Brennen im Bereich der Scheide
- Schmerzen beim Geschlechtsverkehr
- Schmerzen beim Wasserlassen
- Rötungen, Schwellungen oder Hautirritationen im Bereich der Vulva (äußere Geschlechtsteile), dieses Symptom tritt vor allem bei Scheidenpilz auf
Auch ist häufig ein auffälliger Scheidenausfluss zu beobachten:
- Bei einer bakteriellen Vaginose ist der Ausfluss typischerweise dünnflüssig, meist grau-weiß und fällt durch seinen unangenehmen, „fischigen“ Geruch auf.
- Bei Scheidenpilz ist weißer, oft bröckeliger Ausfluss, der allerdings kaum riecht, ein typisches Symptom.
- Trichomonaden können einen schaumigen, gelblich-bräunlichen, unangenehm riechenden Scheidenausfluss verursachen.
Nicht immer sind die Symptome so eindeutig, dass eine Selbstdiagnose anhand dieser möglich ist. Eine sichere Diagnose ist jedoch die Grundlage einer zielgerichteten Behandlung.
Wie wird eine Scheideninfektion diagnostiziert?
Das Beschwerdebild, Charakteristika des Scheidenausflusses und eine pH-Wert-Messung sind Bausteine der Diagnosestellung. Zudem wird in der Frauenarztpraxis ein Abstrich aus der Scheide genommen und unter dem Mikroskop untersucht: Dabei lassen sich etwa bei Scheidenpilz Pilzfäden von Hefepilzen erkennen. Ist eine weitere Abklärung nötig, wird der Abstrich im Labor untersucht.
Mittels moderner molekularbiologischer Methoden (Multiplex-PCR) ist es inzwischen möglich, bestimmte, für eine bakterielle Vaginose typische Bakterienarten mit höchster Genauigkeit zu identifizieren. Eine solche Labordiagnostik wird etwa bei GANZIMMUN Diagnostics durchgeführt und ist mit dem Test Bakterielle Vaginose auch anhand einer zu Hause entnommenen Abstrichprobe möglich.
Welche Faktoren erhöhen das Risiko für eine Infektion der Scheide?
Egal, ob es sich um Scheidenpilz, eine bakterielle Vaginose oder Trichomonaden handelt: Geschlechtsverkehr ist immer ein Risikofaktor, da hierbei eine große Zahl von Keimen direkt in die Scheide gelangen kann. Insbesondere, wenn der Geschlechtsverkehr ungeschützt und mit wechselnden Partnern erfolgt, steigt das Risiko für die Übertragung von krankmachenden Keimen – in beide Richtungen. Kenntnis über eine eigene Infektion kann helfen, den Sexualpartner oder die Sexualpartnerin zu schützen. Im Rahmen des STI Tests von medivere kann anhand einer Urinprobe auf eine genitale Infektion mit Trichomonas vaginalis und auf weitere sexuell übertragbare Erreger getestet werden – beim STI Test Plus zusätzlich auf Candida albicans und weitere mögliche Erreger von Scheidenpilz.
Bakterielle Vaginosen und Scheidenpilz werden darüber hinaus noch durch eine Reihe weiterer Faktoren begünstigt (Abbildung 3):
- Chronischer Stress
- Rauchen
- ein geschwächtes Immunsystem, z. B. infolge anderer Erkrankungen
- übertriebene Intimhygiene, da diese den schützenden Milchsäurebakterien schaden und das saure Milieu der Scheide stören kann
- hormonelle Faktoren; so kann das Risiko für Scheidenpilz etwa während einer Schwangerschaft oder auch bei Schilddrüsenfunktionsstörungen erhöht sein
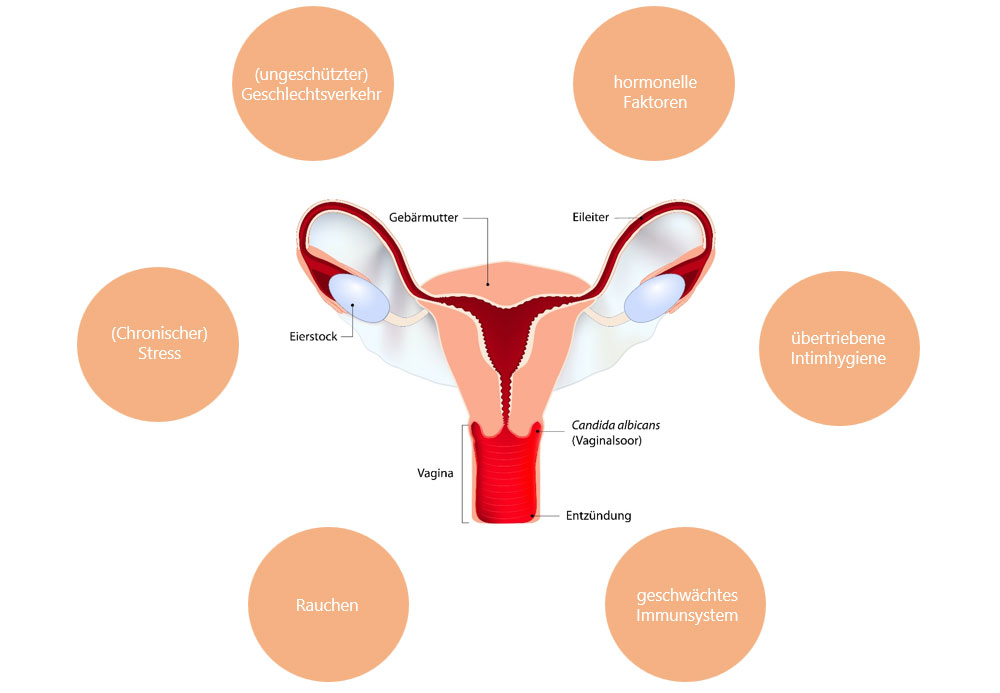
Abbildung 3: Risikofaktoren, die zur Entstehung einer Scheideninfektion beitragen können
Was sind mögliche Folgen von Scheidenpilz, bakterieller Vaginose oder Trichomoniasis?
Scheidenpilz oder andere Scheideninfektionen können an sich bereits sehr unangenehm sein. Doch manchmal bleibt es nicht dabei: Die Infektion der Vagina-Schleimhaut kann auch auf benachbarte Areale übergreifen, etwa auf die Vulva oder die Harnröhrenöffnung. Dabei trägt Gardnerella vaginalis, ein sehr häufiger Auslöser bakterieller Vaginosen, auch zu wiederkehrenden Blasenentzündungen bei.
Scheidenpilz kann lästig und sogar quälend sein, führt aber nur sehr selten zu ernsthaften Komplikationen – in der Regel nur dann, wenn das Immunsystem durch eine zugrundeliegende Erkrankung stark geschwächt ist. Bakterielle Vaginosen und Trichomoniasis hingegen erhöhen das Risiko für weitere Infektionen und Entzündungen der inneren Geschlechtsorgane, etwa des Gebärmutterhalses, der Gebärmutterschleimhaut oder der Eileiter und Eierstöcke. Solche Komplikationen können unbehandelt sogar zu Unfruchtbarkeit führen. Zudem erhöhen bakterielle Vaginose und Trichomoniasis das Risiko einer Ansteckung mit dem AIDS-Erreger HIV und mit Humanen Papillomviren (HPV).
Beim Scheidenpilz und der bakteriellen Vaginose besteht trotz der guten Heilungschancen das Risiko eines Rückfalls – bei der bakteriellen Vaginose ist dieses mit bis zu 60 % innerhalb eines Jahres sogar sehr hoch.
Besondere Vorsicht bei Scheidenpilz in der Schwangerschaft
Besteht eine Schwangerschaft, ist besondere Vorsicht geboten: Weil sich Hefepilze bei der Geburt auch auf das Kind übertragen können und Neugeborene gegenüber Hefepilzinfektionen noch sehr empfindlich sind. So kann sich beispielsweise eine durch Candida albicans verursachte Windeldermtitis oder auch Mundsoor (Pilzbefall im Mund) entwickeln.,
Aber nicht nur Scheidenpilz kann während der Schwangerschaft problematisch werden: Eine bakterielle Vaginose oder Trichomonaden-Infektion der Schwangeren erhöht das Risiko für Fehl- und Frühgeburten.
Was tun, um die Scheideninfektion loszuwerden?
Bekämpfung der Erreger
Eine Therapie erfolgt üblicherweise mit geeigneten Antibiotika (wirksam gegen Bakterien) oder Antimykotika (wirksam gegen Pilze). Die Verabreichung erfolgt meist in Form von Tabletten oder über Scheidenzäpfchen. Antimykotika gegen Scheidenpilz in Form von Cremes und Scheidenzäpfchen sind auch rezeptfrei erhältlich.
Ergänzend ist die Behandlung mit ätherischen Ölen möglich, die gegen krankmachende Keime wirken (Aromatherapie). Dazu muss aber zunächst mittels eines Aromatogramms ermittelt werden, welche Öle im konkreten Fall wirksam sind.
Auch Trichomonaden lassen sich gut behandeln. Sie werden durch eine kurzzeitige Einnahme des Wirkstoffs Metronidazol in der Regel wirksam bekämpft.
Den festen Sexualpartner mitzubehandeln, kann sinnvoll sein, um eine (erneute) gegenseitige Ansteckung zu vermeiden. Einige Erreger von Scheideninfektionen, etwa Candida albicans oder Trichomonaden, können auch an den männlichen Geschlechtsteilen Entzündungen hervorrufen.
Weitere Maßnahmen
Wenn sich der Anteil der Milchsäurebakterien in der Scheide durch die Ausbreitung schädlicher Keime verringert, geht auch das schützende, saure Scheidenmilieu verloren. Um es wieder aufzubauen, können probiotische Präparate mit Milchsäurebakterien oder die Milchsäure selbst in die Scheide verabreicht werden. Gerade bei immer wiederkehrenden bakteriellen Vaginosen konnte die Gabe eines solchen Probiotikums im Rahmen einer Studie bewirken, dass die Vaginosen deutlich seltener wieder aufflammten.
Achtung:
Ob Hausmittel auf Basis von Joghurt, Knoblauch oder Teebaumöl wirksam und sicher sind, ist bislang kaum untersucht.
Wie kann man Scheidenpilz vorbeugen?
Der beste Schutz gegen Scheidenpilz oder eine bakterielle Scheideninfektion ist eine gesunde Scheidenflora. Um diese aufrecht zu erhalten, sollte auf übertriebene Intimhygiene (z. B. Scheidenspülungen, Intimdeos) verzichtet werden.
Atmungsaktive Kleidung im Intimbereich kann zur Vorbeugung von Scheidenpilz beitragen. Denn Schwitzen und Feuchtigkeit, zum Bespiel auch unter luftdichten Binden und Slips, schaffen ein ideales Milieu für Pilze.
Bei der Intim- und Toilettenhygiene ist streng darauf zu achten, nur „von vorne nach hinten“, also von der Scheide zum After hin, zu wischen, damit möglichst keine Darmkeime in die Scheide gelangen.
Bei Trichomonaden gilt es, einer Ansteckung vorzubeugen. Kondome verringern das Risiko einer Trichomonaden-Übertragung erheblich. Wenn man selbst infiziert ist, sollte man bis zum Abschluss der Behandlung auf Geschlechtsverkehr verzichten, um den Partner nicht anzustecken.
verfasst von:
NEWSLETTER ABONNIEREN UND 10% RABATT ERHALTEN
Themen Entdecken
-
Vaginales Mikrobiom
Price: 245,00 €Vaginale Beschwerden wie Scheidenpilz können sehr unangenehm sein. Wenn die... -
STI Test
Price: 104,00 €Geschlechtskrankheiten können durch Intimkontakt übertragen werden. Ein Test... -
STI Test Plus
Price: 142,00 €Intimkrankheiten und Infektionen durch Bakterien oder Pilze können durch... -
Bakterielle Vaginose Test
Price: 99,00 €Eine bakterielle Vaginose ist ein Ungleichgewicht in der Vaginalflora, bei...